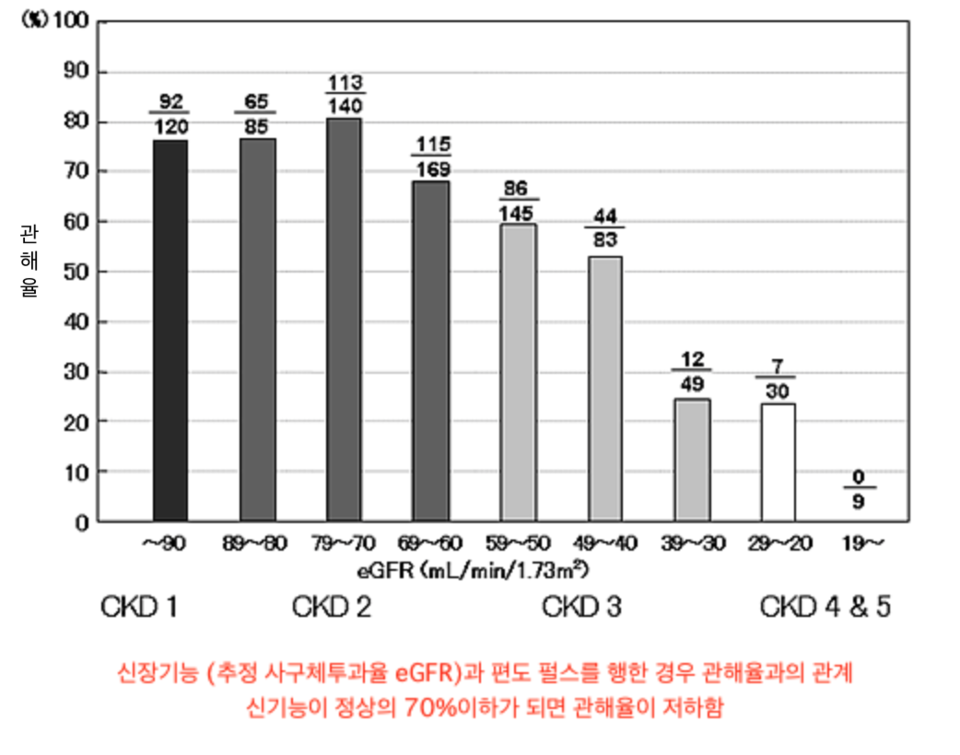
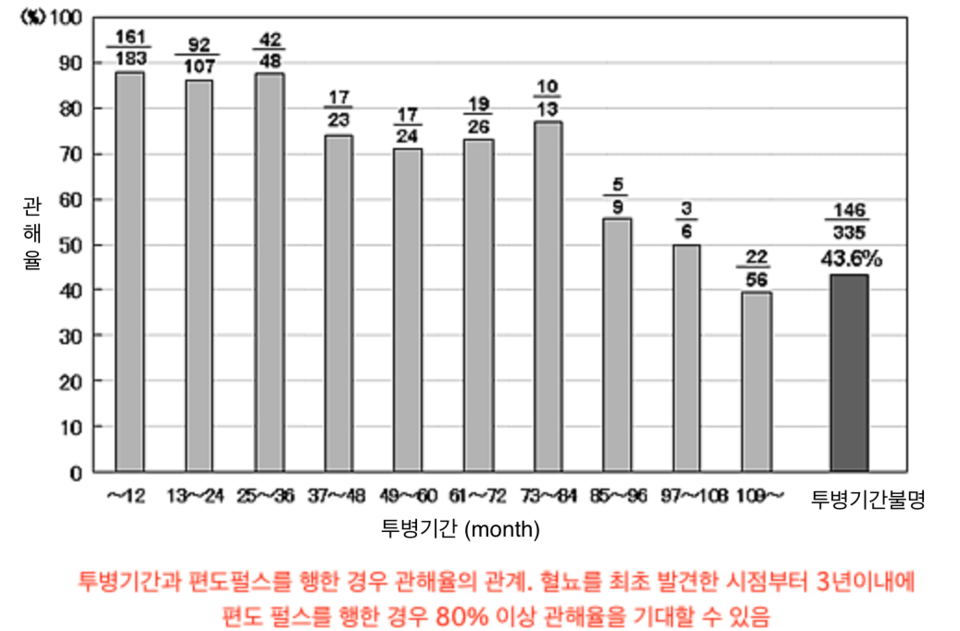
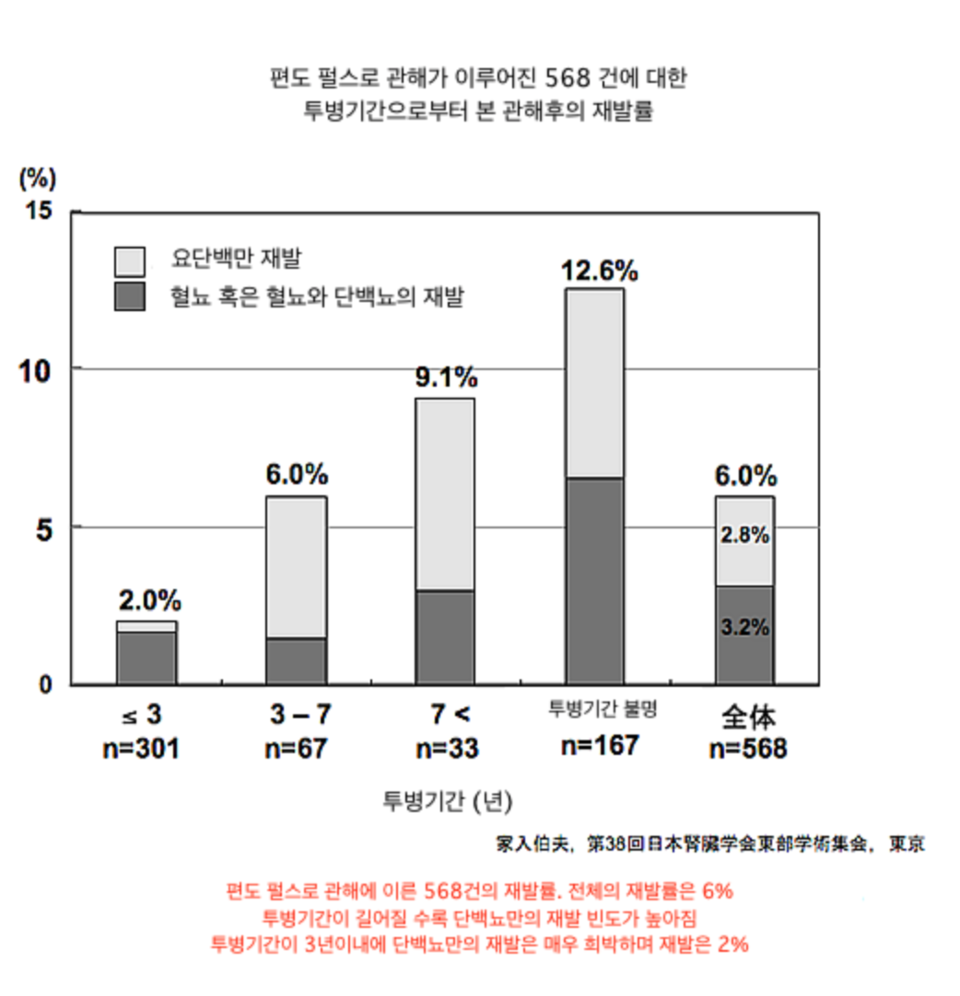
안녕하세요.
제이슨99 입니다.
솔직히 말씀드리면 자극적인 제목으로 뽑아봤습니다만 실은 사기(?)입니다.
그걸 제가 알면 의료계로 가서 한몫(?) 잡아보겠죠...(농담입니다.)
당초 제가 작성할 예정은 이하의 구성을 가지고 있었습니다.
서론 - 통계상의 IgA신증의 예후 (10, 20년)
본론1 - 진행성 IgA신증와 양성 IgA신증 그룹의 차이를 통한 위험 인자
본론2 - 위험인자를 통한 장기예후의 예측
결론 - 장기예측의 검토를 통한 보존적인 치료 VS. 적극적인 치료 의 선택지
뭐, 이쯤이 제가 생각했었던 한편의 게시글이었는데...
서론만 봐도 이미 게시글의 양이 틀렸다는 느낌이 팍 왔죠...아무도 안읽겠구나...
그렇다고 다른 사람들처럼 글을 재미있게 쓸 재주도 없기에 그냥 포기하고 각 글을 나누어서 끊어서 집중도를 유지하는 방식으로 올리는겁니다.
진행성 IgA신증의 위험 인자
IgA신증의 경우 성별, 연령, 국적, 지역도 다르지만 진행속도마저도 매우 다릅니다.
통계적인 결과는 결과만의 내용이고 실제 이 데이터가 도움이 되기위해서는 통계적인 결과를 바탕으로 미래를 예측할 수 있어야합니다. 통계적으로 볼때 IgA신증이 빠른 진행을 보이는 경우(진행성 IgA신증)와 그렇지 않는 경우(양성 IgA신증)에 어떤 요인이 작용하는지 알아보기 위해 연구를 계속하고 있는 사람들과 연구그룹이 있습니다.
04년 D' Amicoa 에서는 1984-2002년사이의 주요 23건의 연구를 정리하여 임상적인 예후 예측 인자를 정리하면 이하와 같다.
1. strong pre-dictor (강력한 사전예측인자)
발병 and 관찰기간 동안 고도 단백뇨, 고혈압, 발병시 높은 혈청 Cr 수치
2. weak predictor (약한 예측인자)
발병 and 관찰기간 동안 육안적 혈뇨의 기왕력이 없을것, 남성, 고령 발병
Strong predictor (강력한 예측인자)은 대부분의 연구의 다변량 분석에서 위험인자로 선택된 것으로 weak predictor는 단변량 분석 또는 일부 다변량 분석에서 선택된 것이다. 육안적 혈뇨의 기왕력이 없는 것은 10개의 다변량 분석중 4개의 분석에서 위험인자로 결론지어졌으며 최근에는 Manno 도 비슷한보고를하고있다. 상당수의 국가에서는 건강 진단 시스템이 없는 경우가 있기에 육안적 혈뇨가 조기 발견 and 치료로 이어질 가능성이 있다.
고령 발병은 9개의 다변량 분석중 2개의 분석에서 남성은 5개의 다변량 분석중 3개에서 위험요인으로 체크되었지만 반대로 젊은층에서의 발병 and 여성의 발병이 각각 독립적인 위험요인이 된다는 보고도 확실치 않은 연구결과가 되었다.
초진 또는 신장조직검사시에 발견되는 고혈압, 단백뇨보다 IgA신증의 진행중 발생하는 고혈압, 단백뇨가 더 강력한 위험 인자라는 사실이 일부 보고되고 있으며, 1997년 일본의 Kobayashi 는 155명의 IgA신증 환자를 10년 이상 관찰하고 전체 관찰기간동안 1g/일 이상의 단백뇨와 150/90mmHg 이상의 혈압을 유지한 기간의 비율이 높을수록 투석도입의 위험이 높아지는 것으로 보고되고있다. 관찰 기간동안의 평균 단백뇨량과 평균 혈압이 위험 인자로는 4개의 연구에서 공통적으로 보고되고 있다.
Bartosik, Reich는 각각 2001년, 2007년 Toronto Glomerulonephritis Registry의 IgA신증 환자의 298명, 후일 542명으로 늘어난 데이터를 바탕으로 코호트 연구를 진행하여 관찰기간동안 단백뇨와 평균 혈압을 TA-P (time average- proteinuria) 및 TA-MAP (time average- mean arterial pressure)로 나타내어 1g/일 이상의 TAP가 예후 불량인자로서 나타내고 있다. 최근에는 Hwang 등도 유사한 결과를 얻고 있지만 이 보고서는 권장 TA-MAP 값의 기재는 없다. 2011 년 Le 는 1155명을 대상으로 평균 5.4년 (4.1 - 7.2년)의 관찰에서 50% GFR의 감소 또는 말기 신부전에 이르는 위험 요소에 대해 TA-P> 1.0g/일 의 경우 <1.0g / 일에 비해 약 9.4배 (95% CI : 6.1-14.5), 0.5g/일에 비해 46.5배 (95% CI : 14.7-147.5) 였으며 0.5g/일 을 목표로 할것을 권고하고 있다. 또한 동일 보고서에서 소변 적혈구의 평균을 TA-RBC로 표시하여 엔드 포인트에 달하는 위험인자로 보고하고 있다.
D' Amicoa 은 조직학적 예후 예측 인자 strong pre-dictor으로 고도의 사구체 경화와 세뇨관 간질장애, Lee K SM 에 의한 분류와 Haas의 분류상의 고도 조직손상을 지적하고 사구체 경화에 비해 세뇨관 간질장애가 더 강한 위험 인자임으로 보고있다. 그러나 최근 임상 병리학적 데이터를 다변량 분석한 Magistroni, Alamartine, Bartosik 등의 보고에 따르면 신장 기능저하의 위험 인자로서 세뇨관 간질장애의 병리소견 포함되지 않았다.
2009년 International IgA Nephropathy Net-work 및 Renal Pathology Society에서 발표된 옥스포드 분류는 신장 기능저하 속도는 seg-mental glomerulosclerosis, tubular atrophy / inter-stitial fibrosis가 관여하고 있고 말기 신부전 및 eGFR 50% 감소 기준으로 했을때 mesangial hypercellu-larity score와 tubular atrophy / interstitial fibrosis는 유의미한 관계를 보였다.
그러나 Alamartine 은 IgA 신증 환자의 독립적인 예후 예측인자는 eGFR만으로 옥스포드 분류의 병리소견은 위험요인이되지 않는다고 보고하고, Kang 등은 세뇨관 위축 / 간질 섬유화는 신장 예후예측에 유용하다고 결론을 내림으로서 공통된 견해를 얻을 수 없었다. 즉, 이 분류를 평가하려면 추가검증이 필요하며 2011 년 Katafuchi 는 옥스포드 평가기준에 단백뇨 0.5g/일 미만의 가벼운 질병, eGFR 30mL/분/1.73m2 미만의 중도의 환자를 포함한 712명의 IgA신증 환자를 대상 관찰한 결과 반월체 (crescent)도 말기 신부전의 위험 인자임을 보고하고 있다
IgA신증 예후 예측에 대해서
일본은 1980년대부터 IgA신증의 높은 빈도에 위기감을 느껴왔다.
그 위기감에서 비롯된 연구중 하나가 Goto 에 의해 진행된 연구로 신장 조직검사에서 확인된 복수의 요인을 검토하여 키워드의 조합을 통해 예후 모델을 만들어 IgA신증환자의 10년, 20년 단위로 장래 예후를 예측하는 연구를 진행하였다. (10년 연구결과는 발표되었으나 20년 발표연구는 아직 진행중이다.)
Goto 는 후생성(한국의 보건복지부에 해당)에 진행성 신장장애 조사연구반을 결성하여 기존의 환자의 데이터를 통해 결과적으로 말기신부전으로 진행한 환자와 그렇지 않는 환자를 나누어 그룹별로 유의미하게 차이를 보이는 인자를 추출하였다. 그리고 그 연구를 바탕으로 1995년 전국단위의 조사로 집계된 일본내 IgA신증 환자의 데이터베이스를 사용하여 그들이 가지고 있는 인자를 바탕으로 2005년에 해당 환자의 10년후의 예후를 예측하고, 2005년 실제 결과를 통해 검증을 하였다.
총 2450명중 167의 사례가 데이터의 불량으로 제외되어 최종적으로 2,283명의 IgA환자를 대상으로 연구가 진행되었다.
10년간의 관찰결과 결과적으로 252명 (11%)가 말기 신부전으로 진행하였고 21명이 말기 신부전 이외의 원인으로 사망하였다.
첫 조사에서 1995년까지 기록된 집계를 바탕으로 진행성 IgA신증을 가진 사람들의 임상, 병리학적인 위험인자를 조사한 결과는 이하와 같았다.
- 남성
- 30세 미만
- 고혈압
- 단백뇨 정성검사 (+) 이상
- 가벼운 혈뇨 (1-29 RBC/HPF)
- 혈청 알부민 수치 4.0 mg/dL 미만
- eGFR 60 미만
- 조직검사시 확인된 고도의 조직손상 (3기이상)
그리고 상기 위험인자가 진행성IgA신증 환자의 진행에 얼마나 기여했는지를 알기위한 방법으로서 위협에 따라 차이를 점수화(스코어링)하여 그 합계를 통한 말기 신부전으로의 진행 가능성을 예측하는 연구를 진행하였다.
10년후 말기 신부전 진행 예측 스코어링
| 조건 |
점수 |
| 남성 |
6 |
| 연령 (만)30세 미만 |
12 |
| 수축기 혈압 (mmHg) < 130 |
0 |
| 수축기 혈압 131-160 |
4 |
| 수축기 혈압 > 160 |
11 |
| 단백뇨 -, trace |
0 |
| 단백뇨 + |
12 |
| 단백뇨 2+ |
21 |
| 단백뇨 3+ |
25 |
| 경도의 혈뇨 (RBC 1-29/HPF) |
8 |
| 혈청 알부민 < 4.0g/dL |
7 |
| eGFR > 90 |
0 |
| eGFR 60-90 |
7 |
| eGFR 30-60 |
22 |
| eGFR 15-30 |
42 |
| eGFR < 15 |
66 |
| 신장조직검사 병리결과 stage 3 or 4 |
5 |
10년후 말기신부전으로 진행하는 리스크 비율
| 스코어링에 의한 점수합계 |
투석 리스크 (%) |
| 0 - 26 |
0 - 1 |
| 27 - 43 |
1 - 5 |
| 44 - 50 |
5 - 10 |
| 51 - 58 |
10 - 20 |
| 59 - 63 |
20 - 30 |
| 64 - 70 |
30 - 50 |
| 71 - 75 |
50 - 70 |
| 76 - 82 |
70 - 90 |
| 83 - 140 |
90 - 100 |
연구에 의한 10년후 예상 VS. 실제 결과 (by Goto)
인자를 통한 스코어 / 연구를 통한 예상 10년후 말기신부전 리스크(%) / 실제 환자의 10년후 말기 신부전 진행율 결과
- 0-43 (점) / 0-4.9% / 1.7%
- 44-58 (점) / 5.0-19.9% / 8.3%
- 59-70 (점) / 20-49.9 % / 36.7%
- >71 (점) / 50-100% / 85.5%
Bjørneklett (노르웨이)는 2011년 노르웨이의 IgA신증 환자 633명을 대상으로 Goto 의 예후 예측모델을 통한 검증을 실시하였다.
평균 관찰기간은 10.3년으로 최종 관찰시 146건이 말기 신부전으로 진행하여 10년후 신장예후와 비교한 결과 597명/633명 (94%)의 비율로 맞는 결과를 예측하였다고 하며 Goto 의 스코어링 시스템을 유용하다고 평가했다.
Berthoux 은 다른 시도로서 단백뇨, 고혈압, 신장조직 손상도를 기준으로 예측연구를 진행하였고, Magistroni 등은 혈중 Cr 수치, 요단백량, 고혈압, 나이를 조합하여 예후 예측을 시도하였으며 모두 비교적 양호한 예측 결과를 나타내었다.
IgA신증 보존적인 치료에 의한 결과
1995년의 일본 전국 역학조사에 따르면 IgA 신증의 약70%는 건강검진 등으로 우연히 단백뇨나 혈뇨 등의 소변이상을 계기로 발견되고있다. 이 글에서는 비교적 경증으로 인해 경과관찰을 하는 사례의 예후에 대해서 다룬다.
Shen 은 혈뇨만 있으며 신기능 저하와 단백뇨를 보이지 않는 IgA 신증 환자 135명을 92 ± 28개월동안 추적한 결과 12%는 혈뇨가 소실되고 29%는 단백뇨가 가 발생, 20%는 만성 신부전 (GFR 60이하)가 되었다고 보고하고있다
즉, 이 내용은 혈뇨만의 사례도 결코 예후가 양호하다고만은 단정할 수 없다는 결과를 보여준다.
Chauveau 은 1968-1972년 사이에 진단된 74 명의 IgA신증 환자의 경과를 장기간 관찰 (20명 10-20년, 18명 20년 이상) 한 결과를 1993 년에 보고했다. 환자는 필요에 따라 혈압약 투여와 저단백 식이 안내가 이루어졌지만, 스테로이드 또는 면역 억제제는 투여하지 않았다. 그 결과 28명 (37.8%)가 혈청 크레아티닌 1.36mg/dL 이상 (그 중 18건은 말기 신부전)에 진행하였다. 한편 24건 (32.4 %)은 단백뇨나 혈뇨 등의 소변 이상은 지속되고 있으나 신기능은 정상을 유지하고, 22명 (29.7 %)은 소변검사 결과 정상이며 신기능도 정상을 유지하고 했다.
1993년 당시 IgA 신증의 예후는 비교적 양호하다고 생각했지만 이 보고에 의해 상당수가 진행을 보이는것으로 견해가 바뀌었다.
Szeto 등은 혈뇨와 0.4g/일 이하의 단백뇨와 함께 혈압, 신장 기능도 정상적인 비교적 경증이라고 생각되는 IgA신증 72명을 대상으로 평균 7년의 경과관찰 연구를 하였다. 10건 (14%)에 혈뇨의 손실이 보였으나 5건 (7%)는 신장기능의 저하, 1건 (1.4 %)은 7 년만에 말기 신부전으로 진행하였다.
또한 Shen 등은 단백뇨 0.4g/일 이하로 신장 조직검사시 신기능 정상, 정상 혈압의 IgA신증 환자 177명을 평균 111 ± 43개월 경과관찰한 결과 혈뇨 손실이 16건 (12 %) 나타났지만 신기능 장애 (eGFR 60mL / 분 /1.73m2 미만)가 43건 (24 %)이라는 결과를 나타냈다.
즉, 가벼운 증례속에도 신장기능의 악화로 이어지는 경우가 있으며 결코 낮은 비율이 아니다.
치료 개입에 의한 예후의 변화에 대해서
1990년대이후 RA계열 혈압약의 투여와 스테로이드 치료가 이전보다 적극적으로 이루어지게 되었다.
또한 1990년대 중반부터 고혈압이 말기 신부전에 위험인자라는 사실이 코호트 연구(전향성 추적조사) 결과 밝혀짐에 따라 만성신장질환 치료지침중 혈압관리에 대한 내용이 추가되었다. 이러한 치료지침의 변화에 따라 IgA신증의 예후도 변화가 일어나기 시작했다.
Komatsu 는 신장 조직검사시 혈청 크레아티닌 수치가 2.0mg/dL 미만의 IgA신증 환자 304명을 1981-1995년 진단된 그룹 (이하 E그룹)과 1996-2006년 진단된 그룹 (이하 L 그룹)으로 나누어 예후를 비교하였다. 그 결과 스테로이드 요법, RA계열 혈압약의 사용은 L군에서 유의미하게 많았고, 또한 10년 신장 생존율은 E군, L군에서 각각 75.2 %와 95.7% 로서 L 그룹에서 유의미하게 예후가 개선된것으로 나타났다.
소아기 발병에 대해서도 Yata 는 500명을 대상으로 같은 방식으로 그룹을 나누었다.
1976-1989년에 진단된 그룹과 1990-2004 년에 진단이 붙은 그룹 각각 10년 신장 생존율은 94.0% vs. 98.8%, 15년 신장 생존율은 80.1% vs. 98.8%로 후자의 예후가 유의미하게 개선됨을 보여주었다. 1990년 이후 진단된 그룹에서는 둥지형 메산기움 증식을 나타내는 그룹에는 RA계열 혈압약을 확산형 메산기움 증식을 보이는 그룹에는 스테로이드를 포함한 면역억제제를 사용하여 치료했다.
또한 Asaba 는 시설에서 진단된 114건의 예를 대상으로 전향적 코호트 연구를 수행하여 연대별로 다른 치료방법으로 예후의 변화를 검토하였다.
1. 아무런 치료개입을 하지않은 그룹 (N=36) (평균 추적기간 6.3±0.8년) 추적기간중 투석도입이 필요해진 비율 31%
2. 항혈소판제제 사용그룹 (N=12) (평균 추적기간 9.4±1.6년) 추적기간중 투석도입이 필요해진 비율 42%
3. RA계열 혈압약 사용그룹 (N=30) (평균 추적기간 9.4±1.2년) 추적기간중 투석도입이 필요해진 비율 3%
4. 스테로이드 사용그룹 (N=36) (평균 추적기간 5.1±0.7년) 추적기간중 투석도입이 필요해진 비율 8%
베이스라인 데이터 (새롭게 수집된 데이터와 비교하기위한 초기 데이터 수집)에서 스테로이드 치료그룹이 다른 3그룹과 비교하여 유의미하고 높은 단백뇨의 감소를 보인점 이외에 큰 차이는 보이지 않았다. 신장 생존율 분석결과 RA계열 혈압약은 치료개입이 없는 그룹, 항혈소판제제를 투여한 그룹보다 유의미하게 예후가 좋았다.
진단된 시기의 차이에 의한 연구결과는 공통적으로 예전 진단되어 당시의 치료를 받던 그룹보다 최근 진단되어 치료를 받는 그룹이 더 좋은 예후를 보였다는 결과를 보였다.
Berthoux 은 10년후 절대적인 신장 리스크(말기 신부전 + 사망)에 도달하는 가능성에 대한 연구를 혈압, 단백뇨의 두가지 요소만으로 구분하여 연구하였다.
혈압에 의한 분류 결과
- (치료 개입전) 고혈압 없음 4%
- 치료 개입에 의해 고혈압이 제어되고 있는 환자 (≦ 130/80mmHg) 1%
- 치료 개임하지 않고 방치된 고혈압 환자(> 130/80 mmHg) 19%
단백뇨에 의한 분류 결과
- 단백뇨 (< 1g/일)가 지속되는 그룹 3%
- 단백뇨가 감소 (≧ 1 g/일 이었으나 치료에 의해<1 g/일) 된 그룹 2%
- 단백뇨 (≧ 1g/일)가 지속되는 그룹 29%
즉, Berthoux 연구는 치료개입에 의해 고혈압, 단백뇨가 개선되면 신기능의 예후가 변화한다는 것을 보여주고 있다.
조직검사시 단백뇨 ≧ 1g/일, 고혈압, 고도의 조직손상이 관찰되는 환자중에서 혈압, 단백뇨 모두 조절되지 못했던 91%의 환자가 말기 신부전 or 사망에 다다른 결과가 나왔다.
각 챕터 요약
진행성 IgA신증의 위험 인자
위험인자 - 고도의 단백뇨, 고혈압, 그리고 낮은 신기능
병리학 소견 - 공통된 위험인자는 결론이 나지않음 (그러나 일반적으로는 관련이 있다고 보고 있음)
대부분의 환우들이 상기 위험인자에 대해서는 다들 알고 있을테고 딱히 신신한 내용은 없을겁니다.
다만 단백뇨 1g/day 이상의 환자는 1g/day 이하의 환자보다 9.4배의 말기 신부전 진행 가능성을 가지고 있고, 0.5g/day 이하의 환자보다 약 46.5배에 달하는 말기신부전 가능성을 보이고 있다는 구체적이고 수치적인 데이터는 주목해야할 내용이라고 봅니다. (예상보다도 더 엄청난 차이입니다.)
IgA신증 예후 예측에 대해서
각 위험인자의 기여도에 의한 스코어화를 통해 개개인의 말기 신부전 진행가능성을 확인가능
IgA신증 보존적인 치료에 의한 결과
IgA신증중 경증이라고 보이는 환자 (혈뇨만 혹은 0.5g/일 이하의 단백뇨 ) 에서도 말기 신부전의 가능성을 내포하고 있으며 예상보다 높은 확률로 신장손상이 일어나고 있다.
치료 개입에 의한 예후의 변화에 대해서
치료개입 (혈압약, 스테로이드) 등의 사용에 의해 예후는 좋은 방향으로 개선되는것이 확인되며, 치료개입 없이는 말기신부전의 진행율이 유의미하게 높았다.
맺음말
결과를 보면 위험인자를 통해 어느정도 IgA신증의 진행을 예상하는 연구는 대체적으로 맞는 결과를 보이고 있다고 보입니다.
다만 20년이상 경과에 관한 일본의 연구는 아직 진행중에 연구결과가 나오지 않은 상태이고 그외의 대부분의 나라는 진행하는 조건에 관점을 맞추어 연구중이기에 좀처럼 개개인이 스스로 자신이 신부전으로 진행할지 아닐지를 점쳐보기에는 힘든 연구내용이 많습니다. 그러나 위험요소( 사실 고혈압, 단백뇨가 위험요소인지 모르는 사람이 더 적지않을까 싶습니다 )보다는 오히려 진행에 있어서의 기여도가 더 중요하지 않은가 하는 개인적인 생각이 있었기에 Goto 의 스코어링 연구에 중점을 맞추어 글을 작성했습니다.
즉, 신기능, 혈압, 단백뇨가 신부전 진행의 주요 판단요소가 되는것은 맞으나 각 요소의 기여도를 조합을 통한 결과를 내는 일본의 Goto에 의한 스코어링으로 10년 예후를 통해 본인의 리스크를 확인해보는것이 현시점에서는 최선의 대안이라고 봅니다.
아울러 비교적 예후가 양호하다고 판단되던 환자 (단백뇨가 없이 혈뇨만) 가 말기 신부전에 도달하는 결과도 생각보다 낮지않으니 결코 마음을 놓아서는 안되는 질병이라고 봅니다.
그리고 위험인자를 가지고 있더라도 치료 개입에 의해 신장 생존율은 개선되는 결과를 보이니 제가 드릴 말씀을 요약하면,
1. 본인의 IgA신증의 진행 리스크를 파악할 것 (and 혈뇨만의 환자도 결코 방심하지 말것)
2. 1의 리스크에 따른 본인의 의지, 결심과 선택에 따라 리스크와 장담점 (병원 선택?)을 파악하고 적극적인 치료 or 보존적인 치료를 선택할 것
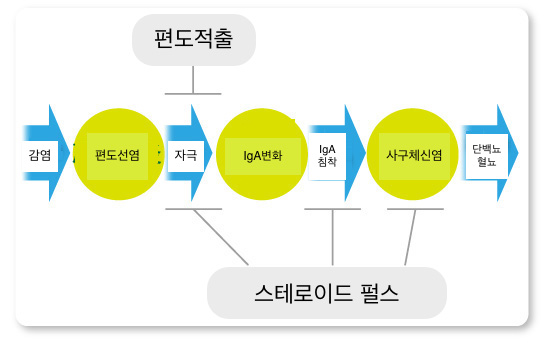
#참고#
홋타선생의 경우 치료에 관한 의견
1. IgA신증은 자연관해가 아닌한 언제든 신장의 손상이 일어날 가능성이 존재거나 (혈뇨만 있을 경우) 손상이 지속적으로 일어나고 있다 (단백뇨가 계속되는 경우)
2. IgA신증의 자연관해 매커니즘은 밝혀지지 않았고 자연관해가 일어날 케이스와 그렇지 않은 케이스를 분류할 방법은 현실적으로 존재하지 않는다.
3. 진행성 IgA신증과 양성 IgA신증은 현시점에서 확실하게 나눌 수 있는 방법이 존재하지 않는다.
IgA신증이 자연관해로 진행할지 양성 IgA신증일지 진행성 IgA신증일지 현시점에서 확실히 알수있는 방법은 존재하지 않는다.
-> (그러므로) 적극적인 치료로 관해로 이끌어야한다.
어느쪽이 옳다 틀리다의 문제가 아닌 판단의 문제입니다.
스스로의 몸은 주치의와의 상담 + 스스로의 판단에 맡기셔야겠지요.
감사합니다.